Farmakologisk behandling af overaktiv blæresyndrom – hvad skal jeg nu vælge?
Artikel fra Rationel Farmakoterapi 2, 2017
Definition
Overaktiv blæresyndrom (OAB) er et symptomatisk defineret syndrom med pludselig, bydende vandladningstrang (urgency) som det dominerende symp-tom. Som ledsagesymptomer kan ses:1. hyppig vandladning (pollakisuri),
2. natlig vandladning eller
3. urininkontinens i forbindelse med urgency-episoderne (urgency-inkontinens).
Diagnosen forudsætter udelukkelse af infektion, inflammation og organiske eller neurologiske forandringer i de nedre urinveje og bækken [1].
Det har været opfattelsen, at OAB skyldes ufrivillige sammentrækninger af detrusormusklen i blærens fyldningsfase (detrusoroveraktivitet), men specielt hos kvinder er der ringe sammenhæng mellem OAB-symptomer og samtidigt fund af detrusoroveraktivitet ved urodynamisk undersøgelse [2]. Definitorisk skelnes mellem OAB og detrusoroveraktivitet, hvor sidstnævnte er en urodynamisk diagnose.
Forekomst og lægemiddelforbrug
I en stor interviewundersøgelse blandt næsten 20.000 personer i fem forskellige lande er der vist en forekomst af OAB på 11,8% og en stigende forekomst med alderen [3]. Forekomsten er vist flere gange at være ens blandt mænd og kvinder, men kvinder har hyppigere inkontinens i forbindelse med OAB, end mænd har [4].
I 2015 blev knap 43.000 personer i Danmark behandlet med lægemidler mod OAB; ca. en fjerdedel af disse var over 80 år gamle, og ca. halvdelen var i gruppen af 65-79-årige [5]. Generelt er 60% af de behandlede kvinder [5]. Forbruget er steget i takt med, at nye lægemidler er blevet introduceret på det danske marked [5].
Diagnose og differentialdiagnoser
Patienten henvender sig typisk med et eller flere generende symptomer fra nedre urinveje. En grundig anamnese og et væske-vandladnings-skema må bidrage til at klassificere symptomerne, og det er vigtigt at skelne OAB-symptomerne fra symptomer på stressinkontinens, overløbsinkontinens eller natlig polyuri (natvolumen inkl. første morgenvandladning >1/3 af døgnurinvolumen).Andre tilstande, fx postmenopausal slimhindeatrofi eller urogenital prolaps hos kvinder og prostatahypertrofi hos mænd, kan ligeledes medføre urgency, inkontinens, polla-kisuri og nykturi, og det samme gør sig gældende for uhensigtsmæssige drikke- og vandladningsvaner.
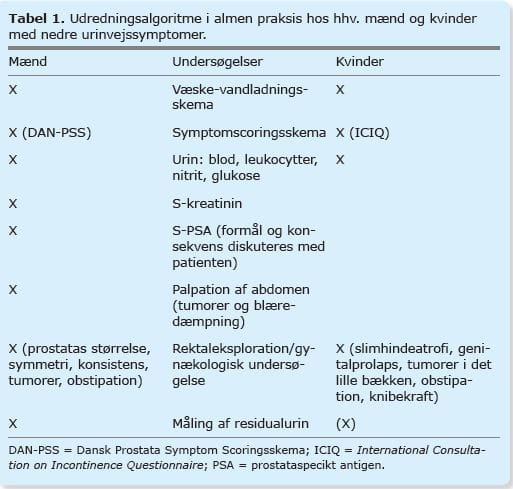
For at stille diagnosen OAB skal man, jf. definitionen ovenfor, udelukke infektion, inflammation og organiske eller neurologiske forandringer i nedre urinveje og bækken. Til dette benyttes udredningsalgoritmen fra Dansk Selskab for Almen Medicins vejledning »Udredning og behandling af nedre urinvejssymptomer hos mænd og kvinder« [1], se Tabel 1.
Udredningen foregår i langt de fleste tilfælde i almen praksis, og urodynamisk undersøgelse indgår ikke rutinemæssigt i udredningen. Er der samtidig faresymptomer, såsom uforklaret hæmaturi, hurtig udvikling af symptomer (1-2 måneder), urinvejsinfektion (UVI) eller forhøjet koncentration af prostataspecikt antigen (PSA) hos mænd, urinretention, udfyldning i det lille bækken (kvinder) eller suspekt prostata, henvises patienten til urolog/gynækolog [1].
Behandling
Non-farmakologisk behandling
Non-farmakologisk behandling
Man bør altid indlede behandlingen med non-farmakologiske tiltag, hvor korrektion af uhensigtsmæssige væske-vandladnings-vaner er central. Ved urgency-inkontinens i forbindelse med OAB kan kvinder have effekt af bækkenbundstræning [6].
Farmakologisk behandling
To typer lægemidler er godkendt til behandling af urgency-inkontinens, hyppig vandladning og imperiøs vandladningstrang hos patienter med OAB:
- Blæreselektive, antikolinerge lægemidler: tolterodin (fx Detrusitol Retard), trospiumchlorid (fx Uraplex og Spasmolyt Depot), solifenacin (Vesicare), fesoterodin (Toviaz), darifenacin (Emselex), oxybutynin (Kentera depotplaster)
- β3-agonisten mirabegron (Betmiga).
Antikolinergika til overaktiv blæresyndrom
Effekt
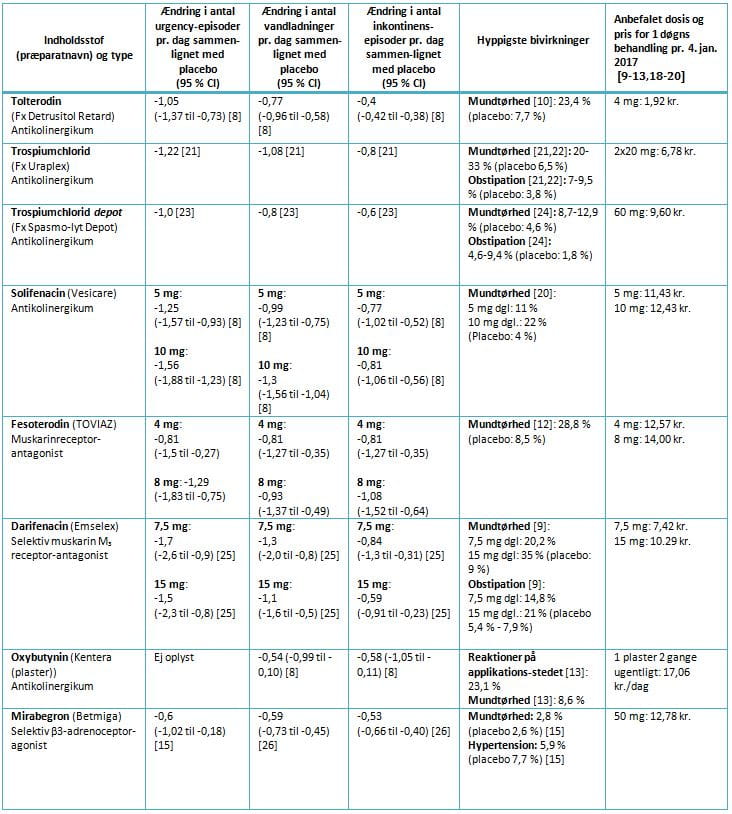
I metaanalyser er det vist, at de antikolinerge lægemidler (tolterodin, trospiumchlorid, solifenacin, fesoterodin, darifenacin og oxybutynin) har meget sammenlignelig, om end begrænset, effekt. Sammenlignet med placebo reduceres antallet af inkontinensepisoder i gennemsnit med under een og antallet af vandladninger og urgency-episoder med hver en pr. døgn (se Tabel 2) [7,8]. Baseline-værdierne for disse tre parametre varierer fra studie til studie, men typisk har patienterne i studierne 2-6 inkontinensepisoder og 10-12 vandladninger pr. døgn [8].
Bivirkninger
De typiske bivirkninger ved disse lægemidler er relateret til den antikolinerge virkning og er mundtørhed, akkomodationsbesvær og gastrointestinale gener. Hyppigst er mundtørhed, som ses hos op til en fjerdedel.
Hos nogle få procent ses de alvorligere bivirkninger som døsighed, svimmelhed og konfusion grundet blokade af de parasympatiske signaler i CNS. CNS-bivirkninger er dog sjældnere for trospiumchlorid, tolte-rodin og darifenacin, som er vandopløselige stoffer, der vanskeligt krydser den intakte blod-hjerne-barriere. Herudover binder darifenacin sig vanskeligt til muskarinreceptorerne i CNS, hvilket også reducerer CNS-relaterede bivirkninger. Ældre og patienter med CNS-lidelser (specielt demens) vil være mere tilbøjelige til at udvikle CNS-bivirkninger og er samtidig mere sårbare overfor disse, som fx ved fald.
Darifenacin giver hyppigere obstipation end de øvrige antikolinergika, hvilket kan forværre symptomerne ved OAB.
I kliniske studier er det vist, at de antikolinerge lægemidler i terapeutiske doser ikke forårsager klinisk relevant QT-forlængelse [9-13]. De antikolinerge lægemidler er kontraindicerede ved urinretention, ukontrolleret snævervinklet glaukom og myasthenia gravis.
Interaktioner
Traditionelt har man anbefalet trospiumchlorid til behandling af OAB ved polyfarmaci hos patienten, idet stoffet udskilles uomdannet renalt og derfor ikke er involveret i interaktioner via CYP-systemet. Der er derfor sjældent risiko for interaktioner med patientens øvrige medicin.
For både tolterodin, darifenacin, solifenacin, fesoterodin og oxybutynin er der risiko for interaktioner via CYP-systemet, og deres omsætning kan derfor påvirkes af lægemidler som eksempelvis verapamil, carbamazepin, rif-ampicin, phenobarbital, phenytoin, fluoxetin samt makrolidantibiotika, proteasehæmmere og svampemidler (ketoconazol, itraconazol og terbinafin).
Tolterodin er imidlertid vist kun at have interaktionspotentiale hos de ca. 7% af befolkningen, som er CYP2D6-poor metabolizers, og som samtidig får lægemidler, som hæmmer CYP3A4 (såsom makrolidantibiotika, svampemidler og proteasehæmmere). Dvs. at tolterodin for alle praktiske formål også er anvendeligt hos patienter med polyfarmaci og interaktionsrisiko.
Samtidig administration af andre lægemidler med antikolinerge egenskaber (fx tricykliske antidepressiva, antipsykotika og visse antiparkinsonmidler) bør overvejes nøje, da dette kan medføre mere udtalte bivirkninger (fx forstoppelse, mundtørhed, urinretention, døsighed, svimmelhed og konfusion).
Specielt hos ældre bør man være opmærksom på det samlede antikolinerge »load« fra patientens medikamina, da ældre har større risiko for at udvikle bivirkningerne.
Antikolinergika kan derudover nedsætte virkningen af lægemidler, der stimulerer motiliteten af mave-tarm-kanalen, fx metoclopramid.
Mirabegron
Effekt
Mirabegron er en β3-agonist, og godkendelsesstudierne viste [14-17], at mirabegron i sammenligning med placebo reducerer antallet af inkontinensepisoder med 0,4 pr. døgn (baseline 0,3-16,7 pr. døgn), antallet af vandladninger med 0,6 pr. døgn (baseline 6,7-25,7 pr. døgn) og antallet af urgency-episoder med 0,6 pr. døgn (ingen oplysninger om baseline), se Tabel 2.
Bivirkninger
De hyppigste bivirkninger ved behandling med mirabegron er takykardi, UVI, svimmelhed, hovedpine og gastrointestinale gener. Grundet tilfælde med alvorlig hypertension hos patienter i behandling med mirabegron er dette stof kontraindiceret ved højt blodtryk (systolisk blodtryk ≥ 180 mmHg og/eller diastolisk blodtryk ≥ 110 mmHg), og blodtrykket skal måles før behandlingsstart og monitoreres jævnligt. Mundtørhed er forekommende på placeboniveau [14-17]. I kliniske studier er det vist, at mirabegron i terapeutiske doser ikke forårsager klinisk relevant QT-forlængelse [19]. Generelt savnes langtidserfaring med mirabegrons bivirkningsprofil.
Interaktioner
Da der er risiko for øget koncentration af digoxin ved samtidig behandling med mirabegron, bør S-digoxin monitoreres.
Opsummering
I Tabel 2 gives et overblik over effekten, hyppigste bivirkninger og prisen for et døgns behandling med de antikolinerge lægemidler og mirabegron.
Som det fremgår af ovenstående gennemgang samt Tabel 2, har både de antikolinerge lægemidler og mirabegron beskeden effekt på symptomerne ved OAB.
Der er stor prisforskel på lægemidlerne, og mirabegron placerer sig i den dyre ende med en pris på ca. 13 kr. pr. dag, jf. Tabel 2. Det billigste præparat er tolterodin med en pris på ca. 2 kr. pr. dag. Nogle præparater (solifenacin, fesoterodin og darifenacin) findes i to styrker. Da det er depottabletter, kan tabletterne ikke deles, og prisen pr. dag kan således ikke nedbringes ved at udskrive den høje dosis og dele tabletten. Alle præparater har aktuelt generelt tilskud, men Medicintilskudsnævnet revurderer i øjeblikket området. Der blev i 2015 udbetalt godt 85 mio. kr. i tilskud til lægemidler mod OAB. To præparater (solifenacin og mirabegron) tegner sig for 80% af det udbetalte tilskud – to præparater, som ikke har bedre effekt end de øvrige, men som koster ca. seks gange så meget som det billigste præparat.
Lægemiddelanbefaling
Non-farmakologiske tiltag bør afprøves, før farmakologisk behandling iværksættes. Hvis der vurderes at være behov for farmakologisk behandling, anbefales det billigste præparat, tolterodin, anvendt som førstevalg hos en nydiagnosticeret patient med OAB i almen praksis. Der vurderes ikke at være tilstrækkelig gevinst, hverken i forhold til effekt eller bivirkninger, ved anvendelse af de dyrere præparater som førstevalg.
Hvis der vurderes at være behov for farmakologisk behandling, anbefales det billigste præparat, tolterodin, anvendt som førstevalg hos en nydiagnosticeret patient med OAB i almen praksis. Der vurderes ikke at være tilstrækkelig gevinst, hverken i forhold til effekt eller bivirkninger, ved anvendelse af de dyrere præparater som førstevalg.
Tolterodin har effekt i samme størrelsesorden som de øvrige præparater, bivirkningsprofilen er acceptabel, og præparatet har ringe interaktionspotentiale og giver sjældent CNS-bivirkninger, så der er væsentlige fordele ved at anvende dette præparat.
Det anbefales at afprøve lægemidlet i 4-8 uger og herefter vurdere effekt og bivirkninger. Er der utilstrækkelig effekt eller uacceptable bivirkninger, anbefales seponering. Ved fortsat behandlingsønske, anbefales mirabegron som andetvalg.
Udebliver effekten fortsat, eller skulle der være uacceptable bivirkninger, seponeres behandlingen, og patienten henvises evt. til udredning og behandling hos gynækolog (kvinder) eller urolog (mænd).
Korrespondance
Referencer
- Dansk Selskab for Almen Medicin. Klinisk vejledning for almen praksis: Udredning og behandling af nedre urinvejssymptomer hos mænd og kvinder [Internet]. [cited 2016 Dec 19]. Available from: http://www.dsam.dk/files/9/urinvejssymptomer_rettet.pdf
- Rovner ES, Goudelocke CM. Urodynamics in the evaluation of overactive bladder. Curr Urol Rep. 2010 Sep;11(5):343–7.
- Irwin DE, Milsom I, Hunskaar S, Reilly K, Kopp Z, Herschorn S, et al. Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol. 2006 Dec;50(6):1306-1314-1315.
- Eapen RS, Radomski SB. Review of the epidemiology of overactive bladder. Res Rep Urol. 2016;8:71–6.
- Sundhedsdatastyrelsen - Statistikker [Internet]. [cited 2017 Jan 21]. Available from: http://medstat.dk/
- Shafik A, Shafik IA. Overactive bladder inhibition in response to pelvic floor muscle exercises. World J Urol. 2003 May;20(6):374–7.
- Nabi G, Cody JD, Ellis G, Hay-Smith J, Herbison GP. Anticholinergic drugs versus placebo for overactive bladder syndrome in adults. In: Cochrane Database of Systematic Reviews [Internet]. John Wiley & Sons, Ltd; 2006 [cited 2016 Jun 2]. Available from: http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003781.pub2/abstract
- Chapple CR, Khullar V, Gabriel Z, Muston D, Bitoun CE, Weinstein D. The effects of antimuscarinic treatments in overactive bladder: an update of a systematic review and meta-analysis. Eur Urol. 2008 Sep;54(3):543–62.
- Emselex. Summary of Product Characteristics. The European Medicines Agency (Cited 2016-07-06) http://www.ema.europa.eu/htms/human/epar/eparintro.htm.
- Detrusitol Retard. Summary of Product Characteristics. Danish Medicines Agency (Cited 2016-07-06).
- Spasmo-Lyt Depot. Summary of Product Characteristics. Danish Medicines Agency (Cited 2016-07-06).
- TOVIAZ. Summary of Product Characteristics. The European Medicines Agency (Cited 2016-07-06) http://www.ema.europa.eu/htms/human/epar/eparintro.htm.
- Kentera. Summary of Product Characteristics. The European Medicines Agency (Cited 2016-07-06) http://www.ema.europa.eu/htms/human/epar/eparintro.htm.
- Chapple CR, Kaplan SA, Mitcheson D, Klecka J, Cummings J, Drogendijk T, et al. Randomized double-blind, active-controlled phase 3 study to assess 12-month safety and efficacy of mirabegron, a β(3)-adrenoceptor agonist, in overactive bladder. Eur Urol. 2013 Feb;63(2):296–305.
- Khullar V, Amarenco G, Angulo JC, Cambronero J, Høye K, Milsom I, et al. Efficacy and tolerability of mirabegron, a β(3)-adrenoceptor agonist, in patients with overactive bladder: results from a randomised European-Australian phase 3 trial. Eur Urol. 2013 Feb;63(2):283–95.
- Nitti VW, Auerbach S, Martin N, Calhoun A, Lee M, Herschorn S. Results of a randomized phase III trial of mirabegron in patients with overactive bladder. J Urol. 2013 Apr;189(4):1388–95.
- Herschorn S, Barkin J, Castro-Diaz D, Frankel JM, Espuna-Pons M, Gousse AE, et al. A phase III, randomized, double-blind, parallel-group, placebo-controlled, multicentre study to assess the efficacy and safety of the β₃ adrenoceptor agonist, mirabegron, in patients with symptoms of overactive bladder. Urology. 2013 Aug;82(2):313–20.
- Betmiga. Summary of Product Characteristics. The European Medicines Agency (Cited 2016-07-06) http://www.ema.europa.eu/htms/human/epar/eparintro.htm.
- Forside - www.medicinpriser.dk [Internet]. [cited 2016 Jul 7]. Available from: http://www.medicinpriser.dk/Default.aspx
- Vesicare. Summary of Product Characteristics. Danish Medicines Agency (Cited 2016-07-06).
- Zinner N, Gittelman M, Harris R, Susset J, Kanelos A, Auerbach S, et al. Trospium chloride improves overactive bladder symptoms: a multicenter phase III trial. J Urol. 2004 Jun;171(6 Pt 1):2311–2315, quiz 2435.
- Halaska M, Ralph G, Wiedemann A, Primus G, Ballering-Brühl B, Höfner K, et al. Controlled, double-blind, multicentre clinical trial to investigate long-term tolerability and efficacy of trospium chloride in patients with detrusor instability. World J Urol. 2003 May;20(6):392–9.
- Staskin DR, Rosenberg MT, Sand PK, Zinner NR, Dmochowski RR. Trospium chloride once-daily extended release is effective and well tolerated for the treatment of overactive bladder syndrome: an integrated analysis of two randomised, phase III trials. Int J Clin Pract. 2009 Dec;63(12):1715–23.
- Chapple C. New once-daily formulation for trospium in overactive bladder. Int J Clin Pract. 2010 Oct;64(11):1535–40.
- Foote J, Glavind K, Kralidis G, Wyndaele J-J. Treatment of overactive bladder in the older patient: pooled analysis of three phase III studies of darifenacin, an M3 selective receptor antagonist. Eur Urol. 2005 Sep;48(3):471–7.
- Wu T, Duan X, Cao C-X, Peng C-D, Bu S-Y, Wang K-J. The role of mirabegron in overactive bladder: a systematic review and meta-analysis. Urol Int. 2014;93(3):326–37.